診療科
外科・消化器外科Surgery
疾患・治療手技
食道、胃の症状でお悩みの患者様へ
食道、胃などは、口から摂取した食べ物などが、体に必要な栄養素などを消化吸収する過程の通過点として、非常に大切な臓器の一つです。一般的に上部消化管とは、食道、胃および十二指腸の部分です。
主な胃の機能としては、1:食物の貯留、2:食物と胃消化液の混和、3:胃内容物の排出があります。
食道や胃、腸などの消化管には、下記のようなさまざまな不快な症状が起こることがあります。 思い当たる症状はありませんか?
よく見られる症状
食道の病気
- 食物がつかえる。嚥下しづらい。食事や唾液を飲み込む際にむせることがある。
- 胸焼けする。
- 嘔吐、吐血症状がある。
胃、十二指腸の病気
- 胃がもたれる。みぞおちが痛い。黒色便がある。
- 食欲が低下した。体重が減少してきた。
このような症状に思い当たる方は、できるだけ早急に受診し、内視鏡検査などを受けましょう。
代表的疾患について
食道がん
多くはお酒、タバコと関連が深く、やや男性に多い病気です。体を縦に走行する臓器のため、ごく早い時期に見つかれば内視鏡治療で治せますが、進行すると、頸部、胸部、腹部の広い範囲に転移をする可能性があり、広範囲に手術操作を行う必要があります。食道癌手術は、術後の侵襲が大きく、心臓、呼吸器、などの消化管以外の臓器も関係するものです。
治療法には、手術、化学療法、放射線療法などがあり、病態、全身状態などを考慮して、最適な治療法を組み合わせていくことが大切です。
胃がん
検診により早期発見、ピロリ菌感染者の除菌などの予防の浸透により、以前よりも、がん患者数が減少してきました。病変部位や深達度などにより、術式や再建方法などは、各施設間の違いはあります。早期癌に対しては、できるだけ体への侵襲の少ない腹腔鏡手術を取り入れる施設が多くなりました。
胃癌の組織型や病変の深達度によっては、内視鏡治療も行うことが可能です。 外科的胃切除術後の食事法には、工夫が必要です。体重変化は必須です、しかし、退院後も、患者様、主治医、栄養科などが連携を取って、日常生活に支障ないように、食事内容、食事法などをサポートしていきます。
ピロリ菌感染性胃炎(Helicobactor Pylori)
最近、ヘリコバクターピロリ菌感染について世間でも耳にすることが多くなりました。日本人の感染頻度は約60%といわれています。ピロリ菌感染は、胃粘膜の萎縮(萎縮性胃炎)、潰瘍形成、胃癌などの関連があることが分かってきました。
現在は、感染が判明した場合、保険でピロリ菌の除菌をすることができます。一度の治療で、除菌できる方は、約70%。除菌できなかった方は、2回目の除菌も保険で治療できます。
大腸がん
大腸がんは大腸の粘膜から発生したがんで、近年増えてきているがんのひとつで、若いひとにも増えてきています。症状が出ないことも多く、検診の便潜血の精密検査にて発見されることも多いです。がんが進行するにつれて様々な症状、たとえば血便や便秘、腹痛などの症状が起こることがあります。
大腸がんと診断されたら、どんな治療が適切かを判断します。早期の小さいものであれば、内視鏡的に取り切れることもあります。少し進行したものであれば手術治療、大腸とまわりのリンパ節をとる手術を行います。昔はおなかを大きくあけて行う開腹手術を行っていましたが、最近は腹腔鏡手術といっておなかに小さい傷を何か所かあけて手術をする方法があり、手術後の痛みが少ないという利点があります。
また、転移があるものや再発など手術で取り切れないと判断された場合、化学療法いわゆる抗がん剤治療を行うこともあります。とくに最近の化学療法の発展はめざましく、抗がん剤や分子標的薬を組み合わせて、さまざまな方法で行われています。手術で取りきれたと判断された場合でも再発予防として術後の補助化学療法を行うこともあります。
そのほか、放射線治療などを行うこともあります。またがんに伴う様々な症状をサポートする緩和ケアや栄養サポートなども行っています。
その他の腸疾患
その他、急性虫垂炎、大腸憩室症、イレウス(腸閉塞)など、さまざまな腸疾患を治療しています。
急性虫垂炎
主な症状は右下腹部痛です。腹部所見や血液検査、エコーやCT検査などで診断を行っていきます。急性虫垂炎と診断された場合、保存的治療(抗生剤による治療)あるいは手術治療を行います。
また一度保存的治療で軽快したのちに、手術を行う待機的虫垂切除術(Interval appendectomy)が行われることもあります。腹膜炎や腹腔内膿瘍を伴う場合もあり、状況により治療方針を決めていきます。
また、右下腹部が痛くなる病気として大腸憩室炎や尿路結石、イレウスなどがあります。
大腸憩室症
通常は症状を起こすことはありません。検診の内視鏡検査などで発見されることがあります。ただし、憩室炎(腹痛、発熱)や憩室出血(下血)などを起こすことがあり、症状がでたら病院で受診してください。
イレウス(腸閉塞)
イレウスは様々な原因で腸の通過が悪くなる病気です。癒着や腸間膜のねじれ、癌による閉塞もあります。症状としては腹痛、嘔吐、おならや便が出なくなるなどの症状がおこります。まずはイレウスの原因を精査し、治療方針を決めていきます。癒着性イレウスであれば、点滴、腸管の安静にて軽快することもあれば、胃管、イレウス管などで腸内容の減圧を行わなければならない場合もあります。
また、手術による治療が行われることもあります。絞扼性イレウスといって、ねじれて腸管壊死が起こるものもあり、その場合、緊急手術となる場合があります。大腸がんが原因のイレウスでは原病巣の切除、あるいは人工肛門造設などの治療が行われることがあります。
痔核
痔核は直腸肛門部の血管の病気です。排便時の出血や肛門部の違和感などの症状を呈します。多くの場合は生活習慣の改善や薬剤での保存的治療で軽快しますが、時に、手術による治療が望ましい場合もあります。手術治療には、結紮切除術(痔核を摘出する方法)や4段階注射法による硬化療法(痔核内に薬剤を注射する方法)などがあります。
4段階注射法による硬化療法は、全ての痔核の治療には適応していませんが、出血しやすい内痔核などに適しています。局所麻酔下に実施することも可能で、心臓病の治療などのために抗凝固剤を内服している方に対しても実施できることが多いという長所があります。三楽病院では安全に治療を受けていただくため、日帰り手術は行わず、1~3泊入院をお勧めしています。なお、4段階注射法による硬化療法は認定を受けた医師のみ(当院では根東医師)が実施できます。
痔瘻(じろう)
肛門周囲膿瘍の病態の一つに、肛門管内の小孔から細菌が深部に入り込んで直腸や肛門部に膿が貯まる場合があります。膿が深部へ入り込んだ部分が管状に残ったものを痔瘻といいます。痔瘻の自然治癒は稀で、肛門周囲膿瘍の再発を繰り返したり、痔瘻が長期間に存在すると癌が発生する危険性が高まったりするので、原則的には手術治療の適応です。
痔瘻は肛門括約筋を貫通していることが多く、手術治療内容によっては肛門機能を損ねることがあります。三楽病院では、痔瘻の型に応じて、根治性と機能温存を十分に考慮した手術を心掛けています。
胆道・膵臓
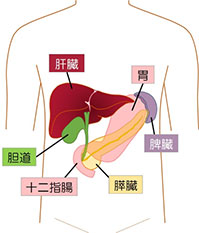
胆道(胆のう・胆管)や膵臓に生じる病気には、胆石症、がん、炎症などのほか、がんになりやすい病変(一部の腫瘍性膵のう胞や先天性胆管拡張症など)、がんとの鑑別が難しい病変などがあります。
胆道・膵臓疾患の診断や治療には、外科と内科の連携が不可欠です。当院では、検査・処置・手術の内容やタイミング等についても綿密に検討を行いつつ、迅速に進めています。
胆道は肝臓や膵臓・十二指腸につながっています。また、膵臓は十二指腸や胆管とつながっており脾臓に近接しています。このような理由で、胆道・膵臓・十二指腸に発生した腫瘍に対する手術では連続する臓器を合併切除しなければならないことがあり、手術に関連した合併症の発生は頻度が高くなります。また、激しい炎症を生じた胆のう炎に対する胆のう摘出術などは決して簡単な手術ではありません。これらの胆道・膵臓外科療法において、最大限に安全性を追求し、標準的で適切な医療を提供しています。
なお、三楽病院人間ドックでは3テスラMRIによる上腹部検査が受けられます。胆道・膵臓疾患の発見にお役立て下さい。
三楽病院外科で診療している胆道・膵臓疾患の一部については、下記をクリックしてご参照ください。
胆石症
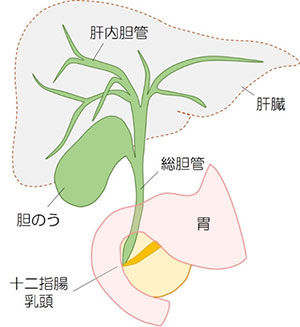
男性や高齢者に多くなってきた
胆石症には、胆のう結石、総胆管結石、肝内結石があります。胆石症は女性に多かったのですが、2013年の全国調査結果では、胆のう結石と総胆管結石はいずれも男性に多く認められるようになりました。また、受診時平均年齢は16年前の調査時と比較して高齢化し、胆のう結石64歳、総胆管結石73歳となっています(日本胆道学会学術委員会 『胆石症に関する2013年度全国調査結果報告』 胆道28(4);612-617, 2014)。
肝内結石は衛生環境や食事の変化により、近年は減少してきましたが、肝切除を要することもあります。
内科と連携した治療が必要
胆石が引き金となって、胆管炎や胆のう炎を生じると、時に致死的となることがあります。状態に応じて、胆道ドレナージ(内視鏡下処置や超音波ガイド下処置)や手術治療(内視鏡下結石摘出術や腹腔鏡下胆のう摘出術など)を、機を逃さずに行える体制で治療を進めていく必要があります。三楽病院外科では内科と連携して一連の治療を行っています。
腹腔鏡下胆のう摘出術
有症状の胆のう結石や胆のう結石が原因と考えられる総胆管結石などに対しては、腹腔鏡下胆のう摘出術が推奨されています。胆のう自体が炎症性に変化している等の理由で、腹腔鏡下に胆のう摘出術が行えないことがあります。2013年の全国調査によると、胆のう結石症に対する治療方法の内訳は、腹腔鏡下胆のう摘出術79.8%、開腹手術10.6%、その他9.7%でした。当院の2015~2016年の胆のう摘出術は、腹腔鏡下が98.6%、開腹が1.4%でした。腹腔鏡下か開腹かはあくまでもアプローチの違いであり、安全に手術を行うことが最も重要です。
胆のうポリープ・胆道癌
長径10ミリ超のポリープは要注意
胆のう内側にできた隆起性変化を総称して「胆のうポリープ」と言います。胆のうポリープのうち、コレステロールポリープ、炎症性ポリープ、過形成ポリープは良性のポリープです。腺腫は基本的には良性ですが、がん化する可能性があります。
大きさが10ミリを超えるとがんの可能性が高いため、良性であるという確かな裏付けがなければ、胆のうを摘出することが勧められます。
がんの広がり具合を厳密に診断することが胆道がん治療法の選択に重要
「胆道がんは治らない」──全てがそうではありません。手術を主軸に治療することで治る人もいます。胆管は肝臓や膵臓の内部にも入り込んでいるため、ほとんどの胆道がんの手術治療では肝臓や膵臓の一部を同時に切除します。
また、胆道の近くには門脈や動脈といった血管があるため、血管も切除しないとがんが摘出できない場合もあります。どの範囲を切除すればいいのか、手術して耐えられる見通しはどの程度あるのかなどの判断は、専門的な知識を持った医師が胆道がんの広がり具合を厳密に診断した上でこそできることです。手術が可能かどうかの選別は、時にミリ単位のがんの広がり診断で行われます。当院では慎重に検討した上で、治療法の選択肢を提示しています。
腫瘍性膵のう胞
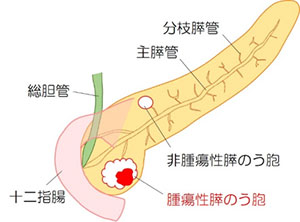
膵臓がんになりやすい膵のう胞とは?
非腫瘍性膵のう胞は、先天的なもの等と考えられがん化する心配はありません。
これに対し、腫瘍性膵のう胞のうち、膵管内乳頭粘液性腫瘍(IPMN)、粘液性嚢胞腫瘍(MCN)、solid-pseudopapillary neoplasm(SPN)、漿液性嚢胞腫瘍(SCN)はがんになる可能性があると考えられています
膵管内乳頭粘液性腫瘍(IPMN)と診断されたら…
最も高い頻度で見つかるIPMNは、がんになる可能性の大きさを考慮して3つのタイプに分けられます。検査などの所見に基づいて、(1)手術した方がよいタイプ (2)精査(超音波内視鏡検査や細胞診検査など)した方がよいタイプ (3)定期的なCT/MRI検査などで経過観察するのがよいタイプ、に分類されます。三楽病院外科では、手術治療に加えて、膵のう胞性疾患の診断や経過観察も行っています。
膵腫瘍
膵臓がんの治療には抗がん剤も重要
「膵臓がん」と診断がついた時には治癒切除できない場合の方が多いのが現状です。しかし、中には、がんが局所的に進行している場合などで、抗がん剤治療を行ううちに切除が可能となることもあります。一方、治癒が期待できる手術の後には、抗がん剤(内服薬)治療を追加した方が、追加しない場合よりも予後が良くなることが分かっています。
膵神経内分泌腫瘍は十分な診断・治療を
インスリン、グルカゴン、ガストリンといったホルモンを産生する細胞に由来すると考えられる腫瘍が「神経内分泌腫瘍」です。膵臓内に発生したものを「膵神経内分泌腫瘍(pNET)」と言います。腫瘍から分泌されたホルモンにより症状を呈する場合(機能性)と呈しない場合(非機能性)とに分類されます。通常の膵臓がんよりはゆっくりと増殖することが多いですが、周辺臓器へ浸潤したり他臓器へ転移・再発したりして致命的になる場合もあります。症状が無くても、十分な診断や治療を受けることをお勧めします。
乳がん
当科における乳癌診療の最大の特徴は5mm以下の極小乳腺腫瘤に対しても吸引細胞診により正確に診断して治療しているケースが多いことです。5mm以下の腫瘤は画像上乳癌の特徴が出にくいのですが、悪性が疑われる腫瘤や経過観察中に新たに出現した腫瘤は積極的にエコーガイドに吸引細胞診を行い、悪性所見が出れば乳房部分切除術を行います。早期に診断治療すれば乳癌は恐ろしい病気ではありません。
もう一つの特徴は初診から診断治療までの流れがスムースで初診から手術までの期間が2週間程度と極めて短いことです。乳癌の診断がついても手術までの期間が長ければその間に癌は進行してしまいます。初診から診断、診断から手術までの期間が短いことが再発リスクを軽減するために重要なのです。
日本は検診の受診率が今なお低く、しこりを触れてから外来を受診するケースが数多く見られます。しこりを触れるということは一般的には病変の発生からすでに時間が経過しているということです。そうなる前に検診やドックを利用していただき、異常を指摘された場合はすみやかに当科を受診してください。触診でわかるようになる前に乳癌を診断して治療することで多くの乳癌を完全に治すことができるのです。
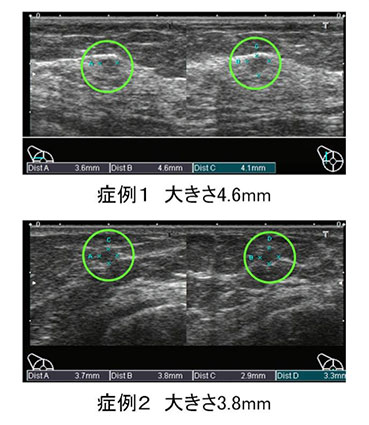
手術症例のエコー像:このように1cm以下の小さながんも診断が可能です。
鼠径ヘルニア
鼠径部が膨らむ所見で気が付かれることが多いのが鼠径ヘルニアです。鼠径ヘルニアは、男性50代60代から発生頻度が高くなるポピュラーな疾患です。95%は男性であり、女性には頻度が少ない疾患です。高齢化社会とともに、発現頻度が増してきている疾患です。治すには外科手術が必要です。放置はお勧めできません。大きくなれば、手術も大変になり、嵌頓などの危険も増します。気がついたときが手術のチャンスです。気になっている今の状況をすっきりと治すことが出来ます。
当科では、局所麻酔により鼠径ヘルニアの根治手術を行います。麻酔にはTLA(膨潤局所麻酔法)を使い、鎮静剤の投与により不安と痛みをコントロールした手術が可能です。ご高齢の方、日帰りを希望される方、喘息、心臓や肺などに持病をお持ちの方でも、安全に根治手術が可能です。ヘルニアの出口をメッシュ(人工物)で閉鎖する手術となります。日常生活に早期に戻ることが出来ます。以前の術後の再発症例も、局所麻酔での根治手術が可能です。積極的に受け入れています。
腹壁瘢痕ヘルニア
開腹手術のあとの創の膨らみ(おなかの膨らみ)がヘルニアであることは多いようです。腹壁瘢痕ヘルニアと言います。経過を見てもいいですと言われることも多いようですが、当科では積極的に根治手術をお勧めします。大きくなればそれだけ手術も厄介になり、術後の再発の頻度も高くなる可能性があるからです。 最新では、メッシュ(人工素材)を用いて、腹腔鏡下手術を応用した、再発のない手術が可能となっています。最新の情報を臨床に還元するべく努力しています。少しでも気になる方は、どうぞご相談ください。
腹腔鏡手術について
腹腔鏡手術とはお腹に5mmから12mmの小さな傷を数カ所あけ、そこから細長いカメラ(腹腔鏡)を入れ、腹腔内をモニターに映し、それを見ながら、手術を行う方法です。術後の痛みが少なく、術後の回復も早いというメリットがあります。
1990年頃より腹腔鏡手術は導入され、最近ではほとんどの手術で腹腔鏡を用いて行うことができるようになってきました。当院では胃がん、胃粘膜下腫瘍、大腸がん、大腸憩室症、虫垂炎、胆石症、胆嚢ポリープなどにおいて腹腔鏡手術が行われています。
病状により開腹手術か腹腔鏡手術の適応かが変わりますので、検査所見をみさせていただき、適応かを決めます。
日本内視鏡外科学会では、内視鏡手術に関するガイドラインを設定、また日本内視鏡外科学会技術認定医制度を設けるなど、様々な取り組みをしており、腹腔鏡手術がより安全に行なわれるような体制を整えています。
予約
(祝日・年末年始除く)

